Durerea în regiunea coloanei vertebrale este cea mai frecventă afecțiune musculo-scheletică a omului modern (afectează 90% dintre persoanele adulte, cel puțin odată în timpul vieții) și este cea mai frecventă cauză de dizabilitate la persoanele sub 45 de ani, dar poate afecta persoane de toate vârstele. Durerea lombara are o prevalență de 60-70% în țările industrializate [1].
Sindromul fațetar vertebral (SVF) este o cauză frecventă (15–45%) de durere lombară sau cervicală, și are la origine degenerarea de tip artrozic a articulațiilor fațetelor vertebrale. Inflamația generată de degenerarea fațetelor vertebrale și a țesuturilor din jur este o cauză a durerii locale lombare cervicale sau dorsale, strâns legată de degenerarea discurilor intervertebrale. Artrita psoriazică și spondilita anchilozantă (spondiloartropatii seronegative), se pot asocial cu SFV [2].
Sindromul fațetar vertebral se manifestă clinic prin durere de spate unilaterală sau bilaterală, care iradiază spre unul sau ambele fese, regiunea inghinală sau coapsă uneori până la genunchi (în cazul localizării lombare) și spre umăr, omoplat sau ceafă (pentru localizarea cervicală), cu accentuarea durerii la mobilizare, în special la mișcarea de extensie cu rotația coloanei vertebrale (Figura 1) [3].
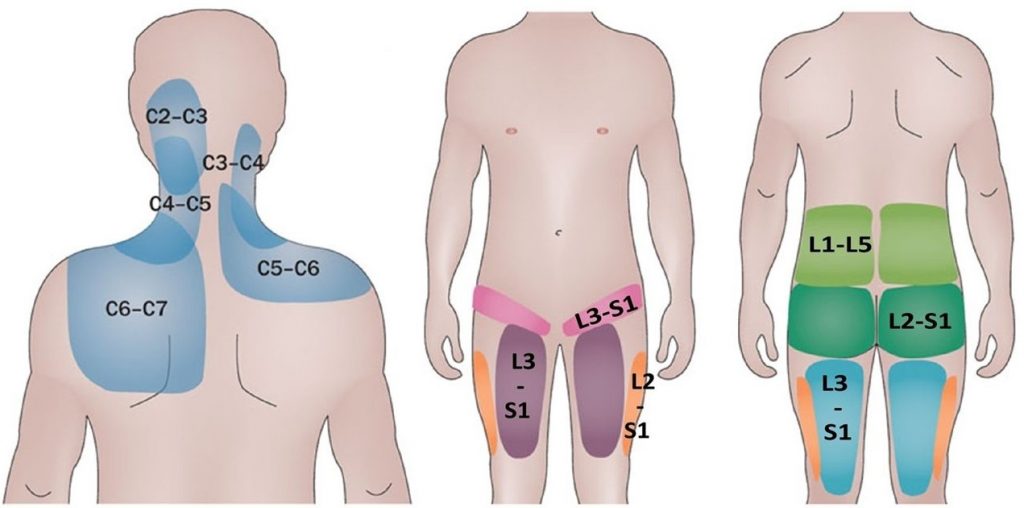
Figura 1. Regionalizarea durerii în sindromul fațetar vertebral. L1-L5: originea durerii la nivelul articulatiilor vertebrale lombare L1-L5
În unele cazuri, simptomele pacienților sunt nespecifice, deoarece SFV poate imita durerea cauzată de hernia de disc sau compresia unei rădăcini nervoase. Istoricul afecțiunii, examinarea fizică și uneori examinarea prin rezonanță magnetică pot diagnostica SFV ca sursă a durerii [3].
Limitarea mișcărilor la nivelul coloanei prin purtarea unui lombostat sau guler cervical, tratamentul antiinflamator și kinetoterapia, în mod obișnuit, ameliorează durerea cauzată de SFV. Dacă aceste metode nu dau rezultat, pacienții pot beneficia de infiltrații cu anestezic (lidocaină) și glucocorticoid (triamcinolon) pentru a efectua blocajul unor filete nervoase (ramificația medială a ramurii dorsale a nervului spinal) responsabile de inervarea fațetelor intervertebrale, cu eficiență, menționată în studii, de până la 80% în reducerea durerii și restabilirea capacității de a efectua mișcări anterior dureroase [4].
Procedura intervențională e necesar să se efectueze sub ghidaj ecografic sau radiografic. Avantajele infiltrației ghidate ecografic fiind capacitatea de a vizualiza acul de infiltratie pe tot traiectul pană la nivelul articulației fațetare, lipsa iradierii și evitarea folosirii de substante fluoroscopice pentru ghidarea procedurii. Procedura se repetă la cel puțin două nivele vertebrale datorită anatomiei filetelor nervoase care inerveaza articulațiile interfațetare vertebrale. Prezentare detaliată a acestei proceduri poate fi urmarită în materialul următor:
Eșecul infiltrației de blocaj a nervului responsabil de inervația articulatiilor interfațetare se manifestă prin recurența durerii după aproximativ 1 lună, caz in care procedura se poate repeta sau se adresează pacientul unui serviciu de radiologie intervențională în vederea efectuarii ablației filetelor nervoase prin radiofrecvență.
Bibliografie:
- George E. Ehrlich, Low Back Pain, Bulletin of the World Health Organization 2003, 81 (9), pp 671-676, link: http://www.who.int/bulletin/volumes/81/9/Ehrlich.pdf
- Varlotta GP, Lefkowitz TR, Schweitzer M, Errico TJ, Spivak J, Bendo JA, Rybak L. The lumbar facet joint: a review of current knowledge: part 1: anatomy, biomechanics, and grading. Skeletal radiology. 2011 Jan 1;40(1):13-23.
- Perolat R, Kastler A, Nicot B, Pellat JM, Tahon F, Attye A, Heck O, Boubagra K, Grand S, Krainik A. Facet joint syndrome: from diagnosis to interventional management. Insights into imaging. 2018 Oct 1;9(5):773-89.
- Manchikanti L, Manchikanti KN, Manchukonda R, Cash KA, Damron KS, Pampati V, McManus CD. Evaluation of lumbar facet joint nerve blocks in the management of chronic low back pain: a preliminary report of a randomized, double-blind controlled trial: Clinical Trial NCT00355914. Pain physician. 2007 May;10(3):425.
